Симптомы и лечение пищевой токсикоинфекции. Лечение пищевых токсикоинфекций Пти у новорожденных
Пищевая токсикоинфекция – инфекционная болезнь, протекающая в острой форме. Проявляется при употреблении продуктов питания, содержащих бактерии и токсичные вещества, образующиеся в результате их жизнедеятельности. Наиболее часто болезнь обнаруживается в теплое время года. Проникая в человеческий организм вместе с пищей, микроорганизмы синтезируют вещества, являющиеся опасными для человека. Инфекция схожа симптомами с другими видами интоксикации, поэтому методы лечения во многом совпадают . При грамотно подобранной схеме терапии патология не вызывает каких-либо осложнений, однако отсутствие лечения может привести к непредсказуемым последствиям.
Возбудители
Пищевые токсикоинфекции – это болезни пищеварительного тракта, образующиеся при внедрении болезнетворных микроорганизмов, синтезирующих токсины, и поражающие верхние районы желудка . Самыми опасными считаются энтеротоксины, которые размножаются в мясных и рыбных блюдах, фруктах и овощах, так как они способны выживать при высоких температурах. Именно поэтому перед употреблением их рекомендуется промывать, а также подвергать тщательной термической обработке.
Возбудителями, провоцирующими токсикоинфекции, являются микроорганизмы, попавшие в организм и выделяющие токсины:
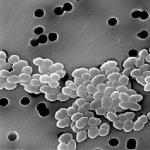
- Золотистый стафилококк. Бактерия, токсичными веществами которых поражается кишечник. Чаще всего содержится в пище, длительное время оставленной при комнатной температуре. Именно в этой среде стафилококк способен к активному размножению.
- Bacillus cereus. Данные возбудители токсикоинфекций обнаруживаются в недоваренном рисе. Считаются одними из самых опасных микроорганизмов, так как способны выдерживать повторную термическую обработку .
- Clostridium perfringens проникает в человеческий организм при недостаточной термообработке мяса, птицы, бобовых культур. Обычно заражение бактерией провоцирует заболевание легкой степени тяжести, продолжающееся не более 24 часов, которое способно проходить самостоятельно.
Кроме того, в пищу могут проникать следующие микроорганизмы и продукты их жизнедеятельности:
- энтерококки;
- протеи;
- сальмонеллы;
- клостридии;
- шигеллы;
- стрептококки и прочие.
Симптомы отравления могут наблюдаться у человека не только из-за общей интоксикации токсичными веществами, но и в результате распада самих бактерий, внедрившихся в пищу.
По распространению болезнь подразделяют:
- гастритическая инфекция;
- гастроэнтеритический характер протекания;
- гастроэнтероколитическое течение.
По степени интенсивности принята следующая классификация:
- легкая степень инфекции;
- умеренная степень тяжести;
- тяжелое течение.
По наличию осложнений, возникающих в процессе болезни, выделяют:
- неосложненную форму протекания;
- осложненную форму.
Характерно, что люди, занятые в пищевой промышленности и имеющие гнойные болезни, например, ангину или фурункулез, могут выделять бактерии в окружающую среду, предметы обихода и продовольствие. Кроме того, в качестве возбудителя могут выступать испражнения животных, в которых содержатся стафилококки, стрептококки и другие микроорганизмы. Проникая в почву и водоемы, бактерия нередко поражает сельскохозяйственную продукцию, становясь потенциальной угрозой для здоровья человека.
Эпидемиология
 Источником заражения могут стать как люди и животные, так и прочие окружающие объекты – почва и вода. Механизм передачи микроорганизма – фекально-оральный
.
Источником заражения могут стать как люди и животные, так и прочие окружающие объекты – почва и вода. Механизм передачи микроорганизма – фекально-оральный
.
Чаще всего возбудитель проникает через пищу: многие случаи заражения пищевой токсикоинфекцией зарегистрированы после употребления некачественной еды, зараженной бактериями, либо через грязные руки в процессе приготовления блюд.
Кроме того, бактерии могут внедриться в организм вместе с сырой водой или продуктами при нарушении условий их хранения, что, в свою очередь, провоцирует активизацию возбудителя и накоплению токсичных веществ и метаболитов во внутренних органах.
Нередко инфекция носит групповой характер и протекает в острой форме. Наиболее часто вспышки подобных инфекций наблюдаются у членов одной семьи, в детских и во взрослых коллективах . Более восприимчивыми к заболеванию являются дети грудного возраста и новорожденные. Кроме того, заражению инфекцией подвержены люди, перенесшие недавние оперативные вмешательства, продолжительно употребляющие антибиотические средства, а также имеющие различные расстройства функционирования желудка.
Симптомы
Патологический процесс отличается острым течением и начинается внезапно, примерно через 30-40 минут после употребления зараженного продовольствия . Одним из первых характерных признаков является зловонный запах испражнений, многократная рвота, не прекращающаяся в течение нескольких часов.
В особо тяжелых случаях у пациента отмечаются судороги нижних конечностей, лихорадочный синдром, сепсис и даже летальный исход.
Пищевая токсикоинфекция может проявляться у одновременно отравившихся людей в разное время и может отличаться симптомами: все больные имеют различную работу иммунной системы.
 Период инкубации составляет примерно 16 часов. Основными признаками болезни являются:
Период инкубации составляет примерно 16 часов. Основными признаками болезни являются:
- повышение температуры до 38-39 °С, однако в некоторых случаях лихорадочный синдром может не возникать;
- болезненность в голове;
- упадок сил.
Симптомы токсикоинфекции возникают под воздействием токсинов, стимулирующих моторику желудочно-кишечного тракта. Из явных проявлений можно отметить:
- диарею;
- интенсивную тошноту;
- рвотные рефлексы, после которых, как правило, больной ощущает облегчение.
Диарея характеризуется учащенными позывами к испражнению и может возникать до 10 раз в сутки, каловые массы водянистые. Чаще всего патологический процесс сопровождается болевыми симптомами в животе, понос и рвота возникают одновременно либо не зависят друг от друга.
Кроме того, у ряда пациентов могут обнаруживаться прочие признаки отравления:
- озноб;
- ломящие ощущения в мышцах;
- обезвоживание.
Подобные симптомы обычно приводят к общему истощению человека, бледности кожных покровов, холодным конечностям. Наиболее часто болезнь продолжается не более 1-3 дней, после чего проявления постепенно затихают .
Из других признаков заражения можно отметить: сухость во рту, интенсивную жажду, учащенный пульс.
В зависимости от типа возбудителя патология может иметь некоторые особенности:
- При внедрении стафилококка характерно острое начало патологического процесса, отсутствие жара и поноса. На ранних этапах отмечаются судорожные синдромы, синюшная окраска кожи. Данные клинические проявления длятся не более 2 дней. Стафилококк чаще всего не провоцирует тяжелых расстройств водно-солевого баланса в теле человека.
- При поражении клостридиями у больного наблюдаются прожилки крови в каловых массах. Клостридиоз характеризуется острым гастроэнтеритом с признаками отравления и излишней потерей жидкости. Бактерия затрагивает толстый кишечник, вызывает интенсивный понос, характеризующийся неприятным запахом кала. Кроме того, инфекция не провоцирует увеличение температуры тела. Обычно заболевание имеет короткий период протекания и не оставляет серьезных осложнений. Однако при ослабленном организме у пациента может развиться сердечно-сосудистая недостаточность, гиповолемический шок, сепсис. При вовремя неоказанной помощи кожные покровы больного приобретают желтую окраску, сильные рвотные рефлексы и диарея могут возникать до 20 раз в сутки. Кроме того, могут обнаруживаться слизистые и кровяные прожилки в стуле, увеличение печени и селезенки. Главными осложнениями инфекции являются прогрессирование патологии с нарушением сердечного ритма и перитонитом.
- При цереозе возникают симптомы гастроэнтерита. Чаще всего подобное состояние протекает в легкой форме, однако негативные последствия могут наблюдаться у пожилых людей и лиц с иммунодефицитом.
Выявив возбудителя, можно назначить адекватное лечение с учетом индивидуальных особенностей.
Токсикоинфекции в детском возрасте
 Кишечные токсикоинфекции у детей не имеют особых отличий от подобных болезней взрослых. В группе повышенного риска находятся дети, посещающие детские учреждения
.
Кишечные токсикоинфекции у детей не имеют особых отличий от подобных болезней взрослых. В группе повышенного риска находятся дети, посещающие детские учреждения
.
Нередко инфекционная патология обнаруживается при проникновении стафилококка или кишечной палочки в детский организм во время недостаточного соблюдения санитарных норм и личной гигиены взрослых, работающих в дошкольных или школьных заведениях, а также в семье. Патогенные микроорганизмы распространяются на предметы, которые ребенок тащит в рот, либо совместно с пищей.
Нередко вспышки инфекции регистрируются при пренебрежении взрослыми людьми необходимых санитарных правил эксплуатации и хранения продовольствия. Наиболее часто подобные случаи наблюдаются в летних лагерях, роддомах, детских садах.
Дети младенческого возраста тяжело переносят заболевание. Характерными признаками заражения являются: тошнота, позывы к рвоте, понос, резь в районе пупка . Одним из опасных последствий является дисбактериоз кишечной системы. У новорожденных могут проявиться гнойная сыпь, стоматит, а также возникнуть шоковое состояние, спровоцированное жизнедеятельностью бактерий и вирусов. В этих случаях малышу требуется незамедлительная медицинская помощь.
Диагностика
Установить инфекцию можно различными способами. К основным методам относят дифференцированные и лабораторные способы исследования.
Стоит отметить, что пищевая токсикоинфекция схожа проявлениями с другими инфекционными заболеваниями, например, сальмонеллезом, энтеритом, холерой и прочими, однако в патологических процессах все же имеются некоторые отличия.
 Инфекцию диагностируют при выявлении возбудителя из испражнений больного, рвотных масс, промывных жидкостей желудка
. Кроме того, специалистами производится бакпосев на различные питательные среды и определяются токсикогенные характеристики бактерий. Однако не всегда такой анализ можно провести.
Инфекцию диагностируют при выявлении возбудителя из испражнений больного, рвотных масс, промывных жидкостей желудка
. Кроме того, специалистами производится бакпосев на различные питательные среды и определяются токсикогенные характеристики бактерий. Однако не всегда такой анализ можно провести.
Обнаруженные микроорганизмы могут не являться возбудителями заболевания. Наиболее результативным методом считается серологический тест , выявление возбудителя из продуктов питания, которые употреблял человек, а также у других людей, потреблявших ту же еду, что и пациент.
Лечение
Мерой первой помощи при проявлениях патологии является промывание желудка , способствующее устранению остатков зараженных продуктов и токсичных веществ из внутренних органов. Для этого больному следует выпить 2 литра воды с раствором соды или марганцовкой, после чего искусственно вызвать рвоту. Далее необходимо обеспечить заразившемуся горячее питье, а также прием любого адсорбента, например, полисорба или активированного угля. При возникновении интенсивных схваткообразных болей поможет любой спазмолитик, к примеру, но-шпа.
 Кроме того, эффективно очистить желудок и кишечник можно с помощью клизмы и употребления регидратационного раствора, который компенсирует излишнюю потерю жидкости. При серьезном обезвоживании подобные растворы вводят внутривенно.
Кроме того, эффективно очистить желудок и кишечник можно с помощью клизмы и употребления регидратационного раствора, который компенсирует излишнюю потерю жидкости. При серьезном обезвоживании подобные растворы вводят внутривенно.
Тяжелое течение заболевания требует употребление антибактериальных препаратов. После подавления рвотных рефлексов и поноса назначаются ферменты: панкреатин, амилаза, способствующие стабилизации процесса пищеварения, а также пробиотики, нормализующие работу кишечной системы.
Пищевая токсикоинфекция требует незамедлительного восполнения водно-электролитного баланса, сбой которого возникает при сильной утрате жидкости. Именно поэтому больному рекомендуется обильное питье.
Из связывающих препаратов можно принять порошок Кассирского: один пакетик трижды в день. Для защиты от повреждения слизистых поверхностей кишечной системы применяют смекту, предварительно растворенную в воде. Чтобы купировать диарею, применяют индометацин: по 50 мг 3 раза в сутки. В некоторых случаях применяются препараты кальция, а также медикаменты, увеличивающие скорость всасывания воды и электролитов, например, октреотид. Врачом могут назначаться антисептические препараты: интестопан по 1-2 таблетки несколько раз в день.
Применение антибиотиков целесообразно при тяжелых формах заболевания . Чаще всего назначают ампициллин и левомицетин детям младшего возраста, а также если возникает угроза сепсиса. В этих случаях рекомендуется парентеральное введение.
 При острых и интенсивных проявлениях пациенту рекомендуется соблюдать специальную диету, включающую определенную пищу.
При острых и интенсивных проявлениях пациенту рекомендуется соблюдать специальную диету, включающую определенную пищу.
При сильном истощении больному необходимо воздержаться от приема еды в течение суток. По окончании острых симптомов назначают диету №4, подразумевающую употребление следующих продуктов:
- хлеба грубого помола;
- обезжиренного бульона;
- нежирных сортов мяса и рыбы;
- легких молочных продуктов;
- омлета, приготовленного на пару;
- пропаренных овощных блюд;
- протертых каш;
- киселей и других.
Следует исключить из рациона сдобу, жирные бульоны, сорта мяса и рыбы с повышенным содержанием жира, соленые и копченые блюда, сваренные вкрутую яйца, макароны, бобовые культуры, сырые овощи и фрукты, варенье, кофеиносодержащие напитки и газировку.
Пищевую токсикоинфекцию нельзя лечить препаратами от поноса, например, имодиумом или лоперамидом, которые способствуют медленному выведению содержимого из кишечной системы. Это может привести к отравлению токсичными веществами и ухудшению протекания болезни.
Прогноз
Чаще всего выздоровление пациента наступает в течение двух-трех дней, однако в некоторых случаях возможно развитие инфекционно-токсического шока и других серьезных осложнений и дисбактериоза.
Обильные испражнения и потеря жидкости могут спровоцировать уменьшение количества полезных бактерий, населяющих кишечную систему, и, как следствие, привести к дисбактериозу. Нередко подобное состояние проявляется хронической диареей и подразумевает применение специальной терапии.
- Обезвоживание – одно из тяжелых последствий инфекции . Проявляется излишней утратой жидкости, образующейся в результате диареи и рвоты.
Можно выделить 4 стадии обезвоживания:
- Первая степень характеризуется потерей 1-3% от веса пациента. При этом больной ощущает интенсивную сухость во рту.
- Вторая степень проявляется следующими симптомами: потеря жидкости – 4-6%, сильная жажда, осиплость голоса, пересушенность рта и носа, небольшое посинение губ и кончиков пальцев, тремор конечностей.
- Третью степень обезвоживания устанавливают при значительном ухудшении состояния больного, по сморщенным кожным покровам, потере жидкости 7-9% от массы тела, появлению судорог, затрудненному мочеиспусканию. При появлении данных симптомов необходима госпитализация пациента.
- Четвертая степень наблюдается в редких случаях и возникает чаще всего при холере. Характеризуется утратой 10% и более жидкости. Стоит отметить, что токсикоинфекция не сопровождается 3-4 степенями обезвоживания.
- Из других осложнений можно отметить острый живот, характеризующийся тромбозом мезентериальных сосудов, а также расстройство кровообращения в мозге, инфаркт миокарда, пневмонию .
Если симптомы заболевания не прекращаются по истечении двух дней, необходимо лечение в условиях стационара: на фоне обезвоживания организма и общего истощения могут проявляться другие патологии.
Профилактика
Мерами по профилактике заболевания является санитарно-гигиенический контроль над учреждениями общественного питания , предупреждение заражения продовольствия микроорганизмами и их размножения в пище.
 Людям, работающим в общепите, необходимо соблюдать санитарные нормы при приготовлении блюд, хранении и транспортировке пищи, а также личную гигиену.
Людям, работающим в общепите, необходимо соблюдать санитарные нормы при приготовлении блюд, хранении и транспортировке пищи, а также личную гигиену.
Каждому человеку не стоит забывать о мытье рук перед едой, а также после посещения уборной. Кроме того, следует исключить из рациона продукты с истекшим сроком годности, так как некоторые микроорганизмы могут выживать при низкой температуре.
Потенциально опасными считаются продукты, у которых подходит срок годности.
В пищу стоит употреблять термически обработанные мясные и рыбные продукты, тщательно промытые овощи, фрукты и зелень . При посещении стран с высоким уровнем кишечных болезней необходимо соблюдать осторожность, употреблять только свежеприготовленные блюда, исключить сырые овощи, неочищенные фрукты, пить отфильтрованную и прокипяченную воду. Чтобы избежать заражения, следует пить воду только в закупоренных емкостях. Особенно это касается путешественников, совершающих длительные поездки, маленьких детей и пожилых людей.
Подробности
Клинический диагноз:
Основное заболевание:
Пищевая токсикоинфекция неуточненной этиологии, гастроэнтеритическая форма, среднетяжелого течения.
Сопутствующие заболевания:
I. Паспортная часть
1. Фамилия, имя, отчество – С.
2. Пол – мужской
3. Возраст – 23 года
4. Постоянное место жительства – Москва
5. Профессия – менеджер
II. Жалобы на момент курации
На ноющие боли в эпигастрии, задержку стула в течение трех дней.
III. История настоящего заболевания (аnamnesis morbi)
С 1997 года больной испытывает ноющие боли в эпигастрии после приема пряной, острой, кислой пищи, был поставлен диагноз хронический гастрит, проводилось лечение с эффектом.
9 декабря 2010 года, на следующий день после ужина в ресторане, стул у больного стал жидким и участился до 5 раз в сутки. Принимал Имодиум с незначительным эффектом. 16 декабря возникла в боль в эпигастрии, температура тела поднялась до 39 С 0 , выраженное общее недомогание. Больной вызвал бригаду СП и был госпитализирован в ЦКБ УД Президента РФ, где был поставлен диагноз пищевая токсикоинфекция, гастроэнтеритическая форма, проводилось лечение: в/в трисоль 1400 мл; внутрь: регидрон; энтеродез; эрсефурил; мезим форте. В результате общее состояние улучшилось, однако, в течение последующих трех дней у больного не было стула, сохранились боли в эпигастрии, постоянная субфебрильная лихорадка.
Эпидемиологический анамнез:
По профессии менеджер, работает в офисе. Проживает в г. Москве, жилищно-бытовые условия удовлетворительные.
Возникновение заболевания связывает с употреблением копченого тунца в ресторане вечером 8 декабря. Окружающие данное блюдо не употребляли, заболевших нет.
Выезды за пределы места проживания: с 9 по 14 декабря 2010 г. совершал деловую поездку в г. Прага, Чехия, питался в ресторанах.
Поездки в страны с тропическим климатом: с 25 июля по 12 августа 2009 г. был на отдыхе в республике Доминикана; с 10 по 20 августа 2010 г. отдыхал на Мальдивских островах.
Наличие парентеральных манипуляций медицинского и немедицинского характера за последние 6 месяцев отрицает.
IV. История жизни (аnamnesis vitae)
Рос и развивался нормально. Наследственность не отягощена.
Перенесенные болезни: в 1992 г. перенес черепно-мозговую травму, в 1994 г. – травма мениска, в 2003 г. – перелом кисти.
Условия труда и быта: профессиональных вредностей не испытывает, живет один в отдельной 2-х-комнатной квартире со всеми удобствами.
Вредные привычки: курит в течение 10 лет, по 0,5 пачки в день; принимает по 100 г виски примерно 2 раза в месяц.
Аллергологический анамнез: аллергическая реакция на шерсть животных по типу отека Квинке; на Тавегил - по типу крапивницы.
V. Настоящее состояние (status praesens)
ОБЩИЙ ОСМОТР
Общее состояние – средней тяжести. Температура тела - 36,3 О С. Телосложение - нормостеническое, рост - 187 см, масса тела - 82 кг.
Кожные покровы чистые, розового цвета, влажные, тургор сохранен, оволосение по мужскому типу. Подкожно-жировая клетчатка развита умеренно, отложение равномерное. Периферические лимфоузлы не пальпируются. Костно-мышечная система: мышцы развиты удовлетворительно, симметрично; кости не деформированы, безболезненны при ощупывании и поколачивании; суставы не изменены, безболезненны.
СИСТЕМА ОРГАНОВ ДЫХАНИЯ
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Грудная клетка нормостеническая, над- и подключичные ямки выполнены, ключицы и лопатки выступают умеренно, межреберные промежутки умеренной ширины, эпигастральный угол прямой, косонисходящий ход реберных дуг, межреберные промежутки умеренные, соотношение переднезаднего и бокового размеров - 1:2. Грудная клетка симметричная, искривления позвоночника нет.
Окружность грудной клетки при спокойном дыхании - 87 см, при глубоком вдохе - 85 см, при максимальном выдохе - 85 см.
Дыхание брюшного типа, отставания одной из половин грудной клетки при дыхании нет. Число дыханий – 16 в минуту в покое. Дыхание глубокое, ритмичное, вдох равен выдоху.
П А Л Ь П А Ц И Я
Грудная клетка безболезненна, эластична, голосовое дрожание проводится одинаково на симметричные участки грудной клетки.
П Е Р К У С С И Я
Сравнительная перкуссия : на симметричных участках грудной клетки определяется одинаковый ясный легочный звук.
Топографическая перкуссия
|
Верхняя граница легких: |
||
|
высота стояния верхушек спереди |
на 3 см выше ключицы |
на 3 см выше ключицы |
|
высота стояния верхушек сзади |
на уровне остистого отростка VII шейного позвонка |
|
|
Ширина полей Кренига |
||
|
Нижняя граница легких: |
||
|
lin. parasternalis |
YI межреберье |
|
|
lin. mediaclavicularis |
||
|
lin. axillaris ant. |
||
|
lin. axillaris med. |
||
|
lin. axillaris post. |
||
|
lin. paravertebralis |
остистый отросток XI грудного позвонка |
остистый отросток XI грудного позвонка |
|
Экскурсия нижнего края легких |
||
|
lin. axillaris post. |
||
А У С К У Л Ь Т А Ц И Я
Основные дыхательные шумы : на симметричных участках грудной клетки выслушивается везикулярное дыхание.
Побочные дыхательные шумы : не выслушиваются.
Бронхофония определяется одинаковой с обеих сторон на симметричных участках грудной клетки.
СИСТЕМА ОРГАНОВ КРОВООБРАЩЕНИЯ
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Осмотр шеи : без особенностей.
Осмотр области сердца : сердечного горба нет, верхушечный толчок, сердечный толчок, эпигастральная пульсация визуально не определяются.
П А Л Ь П А Ц И Я
Верхушечный толчок определяется в V межреберье слева, на расстоянии 2 см от lin. mediaclavicularis, ширина - 2 см, сила и высота умеренные.
Сердечный толчок не определяется.
Эпигастральная пульсация определяется при пальпации под мечевидным отростком. Пульсации брюшной аорты пальпаторно не определяется.
Дрожания в области сердца на верхушке, на основании сердца не определяется. Пальпаторной болезненности в прекардиальной области нет.
П Е Р К У С С И Я
Относительная тупость сердца.
Границы относительной тупости сердца: правая – по правому краю грудины, левая - на 2 см влево от lin. mediaclavicularis, верхняя - на уровне III ребра.
Поперечник относительной тупости сердца - 12 см, ширина сосудистого пучка - 5 см, конфигурация сердца - нормальная.
Абсолютная тупость сердца.
Границы абсолютной тупости сердца: правая – по левому краю грудины, левая - на 1 см влево от lin. mediaclavicularis, верхняя - на уровне IV ребра.
А У С К У Л Ь Т А Ц И Я
Тоны сердца ритмичные, число сердечных сокращений – 78 в 1 минуту. I тон умеренный, раздвоения нет. Акцента II тона нет. Дополнительные тоны не выслушиваются.
Шумы не выслушиваются.
И С С Л Е Д О В А Н И Е С О С У Д О В
Исследование артерий. Пульсации аорты в яремной ямке не определяется.
Артериальный пульс на лучевых артериях одинаковый справа и слева, ритмичный, удовлетворительного наполнения и напряжения, 74 в 1 минуту.
Артериальное давление - 120/80 мм рт ст.
Исследование вен . Вены на стопах и голенях расширены с обеих сторон.
СИСТЕМА ОРГАНОВ ПИЩЕВАРЕНИЯ
ЖЕЛУДОЧНО-КИШЕЧНЫЙ ТРАКТ
Ж А Л О Б Ы
Жалоб нет.
Аппетит сохранен, отвращения к каким-либо продуктам нет.
Стул оформленный, коричневого цвета, нерегулярный с задержкой в течение трех суток.
О С М О Т Р
Полость рта санирована. Язык розового цвета, влажный, не обложен. Десны, мягкое, твердое небо чистые, розового цвета.
Живот правильной формы, симметричный, участвует в акте дыхания; видимой перистальтики, венозных коллатералей нет. Окружность живота на уровне пупка – 85 см.
П Е Р К У С С И Я
Над всей поверхностью живота определяется тимпанический перкуторный звук.
П А Л Ь П А Ц И Я
Поверхностная ориентировочная пальпация : живот мягкий, болезненный в эпигастрии, расхождения прямых мышц, грыж нет. Симптом Щеткина-Блюмберга отрицательный.
Методическая глубокая скользящая пальпация по Образцову-Стражеско. Сигмовидная кишка пальпируется в левой подвздошной области в виде плотноватого цилиндра, диаметром 3 см с ровной поверхностью, безболезненно смещается, не урчит. Слепая кишка пальпируется в правой подвздошной области, в виде мягкого эластического цилиндра, диметром 3 см, с ровной поверхностью, безболезненна, легко смещается, урчит при пальпации. Восходящая, нисходящая ободочная кишка, привратник не пальпируются.
А У С К У Л Ь Т А Ц И Я
На всей поверхности живота выслушивается живая перистальтика, 1-2 перистальтических шума в 1 сек.
ПЕЧЕНЬ И ЖЕЛЧНЫЙ ПУЗЫРЬ
Ж А Л О Б Ы
Жалоб нет
О С М О Т Р
Выбухания в правом подреберье, ограничения этой области в дыхании нет.
П Е Р К У С С И Я
Границы печени по Курлову:
Верхняя граница абсолютной тупости печени по правой срединно-ключичной линии - на уровне V межреберья.
Нижняя граница абсолютной тупости печени: по правой срединно-ключичной линии - на уровне реберной дуги,
по срединной линии - на середине расстояния от мечевидного отростка до пупка
по левой реберной дуге – на уровне левой парастернальной линии.
Симптом Ортнера отрицательный.
П А Л Ь П А Ц И Я
Край печени пальпируется по правой срединно-ключичной линии на уровне реберной дуги, закруглен, мягкий, безболезненный.
Пальпируемая часть передней поверхности печени гладкая.
Размеры печени по Курлову:
по правой срединно-ключичной линии - 10 см,
по передней срединной линии - 9 см,
по левой реберной дуге - 8 см
Желчный пузырь не пальпируется. Симпты Кера, Мюсси, Лепене - отрицательны.
А У С К У Л Ь Т А Ц И Я
Шума трения брюшины в области правого подреберья нет.
СЕЛЕЗЕНКА
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Выбухания в левом подреберье, ограничения этой области в дыхании нет.
П Е Р К У С С И Я
Продольный размер селезенки по ходу X ребра - 6 см,
поперечный размер селезенки - 4 см.
А У С К У Л Ь Т А Ц И Я
Шума трения брюшины в области левого подреберья нет.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Ж А Л О Б Ы
Жалоб нет.
П А Л Ь П А Ц И Я
Поджелудочная железа не пальпируется.
СИСТЕМА ОРГАНОВ МОЧЕОТДЕЛЕНИЯ
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Припухлости, выбухания, гиперемии кожи, асимметрии поясничной и надлобковой области нет.
П Е Р К У С С И Я
Поясничная область: симптом Пастернацкого отрицательный с обеих сторон.
П А Л Ь П А Ц И Я
Почки : не пальпируются.
Мочевой пузырь: не пальпируется.
Болезненности при пальпации по ходу мочеточника и в реберно-позвоночной точке не определяются.
ГЛАЗА
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Кожа век не изменена. Конъюнктива век и переходных складок бледно-розового цвета, гладкая, блестящая. Положение глазного яблока в орбите правильное, размер обычный, форма шаровидная, движения в полном объеме, безболезненные. Конвергенция симметрична. Конъюнктива глазного яблока прозрачная, блестящая. Зрение бинокулярное.
ЛОР-ОРГАНЫ
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Нос: форма носа не изменена, носовое дыхание свободное, отделяемого нет. Пальпация передних и нижних стенок лобных пазух, мест выхода I и II ветвей тройничного нерва, передней стенки верхнечелюстной пазухи безболезненна.
Ротоглотка: дёсны розового цвета, не кровоточат. Слизистые оболочки полости рта и глотки розового цвета, без высыпаний. Зев симметричен, миндалины не выступают из-под передних дужек
Гортань: в области гортани деформации нет. Голос - охриплости, афонии нет.
Слизистые ротоглотки чистые, влажные, розового цвета.
НЕРВНАЯ СИСТЕМА
Ж А Л О Б Ы
Жалоб нет.
О С М О Т Р
Сознание не нарушено, ориентирован в окружающей обстановке, месте и времени. Интеллект сохранен.
Грубой неврологической симптоматики: диплопии, асимметрии носогубных складок, расстройства глотания, девиации языка не выявляется. Менингеальных симптомов нет, в позе Ромберга устойчив, изменения тонуса и симметрии мышц нет.
Чувствительность сохранена.
VI. Обоснование предварительного диагноза, дифференциальный диагноз
Предварительный диагноз:
Пищевая токсикоинфекция, гастроэнтеритическая форма.
Диагноз поставлен на основании:
Данных анамнеза заболевания: потребление пищи в месте общественного питания; внезапное начало болезни, предположительный инкубационный период около 8 часов; проявления в виде жидкого стула до 5 раз в сутки, болей в эпигастрии, лихорадки постоянного характера; купирование диарейного синдрома после проведения детоксикационной терапии;
Данных физического обследования: болезненность при пальпации в эпигастральной области.
Дифференциальный диагноз:
Необходимо проводить дифференциальный диагноз внутри группы острых кишечных инфекций и с неинфекционными заболеваниями желудочно-кишечного тракта.
От холеры заболевание отличает отсутствие признаков выраженного обезвоживания, урчания и переливания в животе, а также купирование диарейного синдрома после проведения детоксикационной терапии.
От гастроэнтеритической формы сальмонеллеза заболевание отличает характер стула (нет зеленоватого оттенка, зловонного запаха), его невысокое для данной инфекции учащение.
От острой дизентерии заболевание отличает отсутствие признаков преимущественного поражения дистальных отделов толстой кишки: болей внизу живота, болезненности, уплотнения при пальпации по ходу сигмовидной кишки; также заболевание отличает менее выраженная интоксикация.
От ботулизма заболевание отличает отсутствие назофарингеальных, офтальмоплегических и других неврологических расстройств, длительный диарейный синдром.
От ротавирусного гастроэнтерита заболевание отличает отсутствие поражения ротоглотки в виде в виде зернистости ее задней стенки и мягкого неба, отечности.
От энтеровирусной ОКИ заболевание отличает отсутствие внекишечных проявлений в виде кожной сыпи, лимфаденопатии, поражения нервной системы.
От брюшного тифа и паратифозных инфекций заболевание отличает отсутствие выраженной лихорадки, головной боли, бреда, увеличения печени и селезенки, кожной сыпи.
От пищевой интоксикации заболевание отличает наличие стойкого повышения температуры тела.
От манифестации хронических неспецифических заболеваний толстой кишки заболевание отличает купирование диарейного синдрома после проведения детоксикационной терапии.
План дополнительных лабораторных и инструментальных методов исследования, консультаций узких специалистов:
1. Клинический анализ крови.
2. Биохимический анализ крови.
3. Клинический анализ мочи.
4. Клинический анализ кала
6. Бактериологический анализ кала на бактерии кишечной группы
7. Консультация гастроэнтеролога.
План дальнейшего лечения и его обоснование:
Больному проводилась коррекция водно-электролитного баланса и дезинтоксикационная терапия с эффектом. На данном этапе лечения необходимо обеспечить больному покой и создать условия для восстановления нормальной работы желудочно-кишечного тракта и баланса кишечной микрофлоры.
1. Режим полупостельный, полубокс.
2. Диета: стол №2, предусматривающий механическое и химическое щажение слизистой оболочки кишечника.
3. Для восстановления баланса кишечной микрофлоры назначается эубиотик: Аципол по 1 капс. 4 раза в сутки за 30 мин до приема пищи в течение 7 дней
VII. Результаты анализов и обследований больного
КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ (17.12.2010 г.)
|
Показатель |
Результат исследования |
|
|
0-20 мм/час |
||
|
Гематокрит |
||
|
Гемоглобин |
157 г/л |
112 – 152 г/л |
|
Эритроциты |
4,86 × 10 12 /л |
3.5-5.0 × 10 12 /л |
|
Тромбоциты |
150,0-400,0 × 10 9 /л |
|
|
Лейкоциты: |
4,0-10,5 × 10 9 /л |
|
|
Нейтрофилы, % |
||
|
Нейтрофилы, абс. |
1.3–6.7 × 10 9 /л |
|
|
палочкоядерные, % |
||
|
сегментоядерные,% |
||
|
Эозинофилы |
||
|
Эозинофилы, абс. |
0,055 × 10 9 /л |
0.0–0.3 × 10 9 /л |
|
Базофилы |
||
|
Моноциты |
||
|
Моноциты, абс. |
0,72 × 10 9 /л |
0-0,8 × 10 9 /л |
|
Лимфоциты |
||
|
Лимфоциты, абс. |
2,53 × 10 9 /л |
2,1-2,8 × 10 9 /л |
БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ (17.12.2010 г.)
КЛИНИЧЕСКИЙ АНАЛИЗ МОЧИ (17.12.2010 г.)
|
Показатель |
Результат исследования |
|
|
Относительная плотность |
||
|
210 мг/л |
||
|
Билирубин |
17 мкмоль/л |
|
|
Уробилин |
||
|
Лейкоциты |
||
|
Микроскопически: |
||
|
Эритроциты |
единичны в препарате |
до 0-1 в п/з |
|
Лейкоциты |
до 3-5 в п/з |
|
|
Цилиндры |
не найдены |
|
|
Клетки почечного эпителия |
не найдены |
|
|
Клетки переходного эпителия |
единичны в препарате |
единичны в препарате |
|
Бактерии |
не найдены |
|
|
Кристаллы солей |
не найдены |
|
КЛИНИЧЕСКИЙ АНАЛИЗ КАЛА (17.12.2010 г.)
|
Показатель |
Результат исследования |
||
|
коричневый |
коричневый – темно-коричневый |
||
|
Консистенция |
плотный - мягкий |
||
|
неоформленный |
оформленный |
||
|
щелочная |
нейтральная - слабо щелочная |
||
|
Реакция на скрытую кровь |
|||
|
Микроскопически: |
|||
|
Слизь (микр.) |
|||
|
Клетки цилиндрического эпителия |
|||
|
Лейкоциты |
|||
|
Эритроциты |
|||
|
Нейтральные жиры |
|||
|
Жирные кислоты |
|||
|
Мыла жирных кислот |
небольшое кол-во |
скудное кол-во |
|
|
Непереваренные мышечные волокна |
|||
|
Крахмал внутриклеточный |
умеренное кол-во |
нет – скудное количество |
|
|
Крахмал внеклеточный |
умеренное кол-во |
нет – скудное количество |
|
|
Клетчатка перевариваемая |
небольшое кол-во |
нет – скудное количество |
|
|
Клетчатка неперевариваемая |
|||
|
Кристаллы |
|||
|
Яйца гельминтов |
|||
|
Простейшие |
|||
АНАЛИЗ КАЛА НА КИШЕЧНУЮ ГРУППУ (17.12.2010 г.):
Рост патогенной флоры кишечной группы не выявлен.
ЭКГ (17.12.2010 г.)
Ps 55 уд/мин
Axis: P 66; QRS 62; T 7.
Заключение: Синусовая брадикардия. Нарушение внутрижелудочковой проводимости.
КОНСУЛЬТАЦИЯ ГАСТРОЭНТЕРОЛОГА (22.12.2010 г.):
Жалобы: на момент осмотра не предъявляет.
Данные физического обследования: живот мягкий, болезненный в эпигастрии.
Данные ЭГДС: в антральном отделе желудка множественные эрозии.
Диагноз: Хронический эрозивный гастрит, стадия обострения.
Диета щадящая;
Париет по 0,02 г 2 раза/сут в течение 8 дней;
Вентер по 1 г 4 раза/сут в течение 2 недель;
Маалокс по 10 мл 3 раза/сут в течение 2 месяцев.
VIII. Проводимое лечение
1. Режим полупостельный, полубокс
2. Диета: стол №2
3. Аципол по 1 капс. 4 раза в сутки за 30 мин до приема пищи в течение 7 дней.
4. Париет по 0,02 г 2 раза/сут в течение 8 дней.
5. Вентер по 1 г 4 раза/сут в течение 2 недель.
6. Маалокс по 10 мл 3 раза/сут в течение 2 месяцев.
IX. Клиническое наблюдение за больным
21.12.2010 : Состояние удовлетворительное. Жалобы на постоянные ноющие боли в эпигастрии. АД 120/80, пульс 75 в минуту, ритмичный, хорошего наполнения. Живот мягкий, болезненный в области эпигастрия. Стул оформленный, без примесей слизи и крови. Мочеиспускание в норме.
22.12.2010 : Состояние удовлетворительное. Сохраняются жалобы на постоянные ноющие боли в эпигастрии. АД 120/80, пульс 76 в минуту, ритмичный, хорошего наполнения. Живот мягкий, болезненный в области эпигастрия. Стул оформленный, без примесей слизи и крови. Мочеиспускание в норме. Проводилась эзофагогастродуоленоскопия.
X. Заключительный диагноз:
Диагноз основного заболевания:
Пищевая токсикоинфекция неуточненной этиологии, гастроэнтерическая форма, среднетяжелого течения.
Диагноз сопутствующего заболевания:
Хронический эрозивный гастрит, стадия обострения.
Диагноз основного заболевания поставлен на основании:
- данных анамнеза заболевания : потребление пищи в месте общественного питания; внезапное начало болезни, предположительный инкубационный период около 8 часов; проявления в виде жидкого стула до 5 раз в сутки, болей в эпигастрии, лихорадки постоянного характера; купирование диарейного синдрома после проведения детоксикационной терапии;
- данных физического обследования: болезненность при пальпации в эпигастральной области;
- данных лабораторных исследований: повышенные гематокрит и концентрации гемоглобина в крови указывают на обезвоживание; наличие билирубина в моче, данные клинического анализа кала указывают на кишечную диспепсию; наличие белка в моче, что указывает на вовлечение почек в процесс;
- данных клинического наблюдения: наличие у больного субфебрильной лихорадки постоянного характера.
Сохранение болей в эпигастрии после купирования всех остальных симптомов заболевания позволяет заподозрить, что эти боли являются проявлением не инфекционного процесса, а обострения хронического гастрита, что подтвердил гастроэнтеролог после проведения ЭГДС.
данные пищевого анамнеза;
острое начало и бурное кратковременное течение болезни после предельно короткой инкубации;
развитие симптомокомплекса острого гастроэнтерита (реже гастроэнтероколита) с лихорадкой, интоксикацией, при многократной рвоте и профузном поносе с обезвоживанием;
боли в животе неинтенсивные и транзиторные;
температурная реакция и проявления интоксикации чаще выражены не резко и кратковременны;
нехарактерен “сальмонеллезный стул”;
воспалительные изменения крови чаще отсутствуют.
Лабораторная диагностика.
Специфические методы: бактериологический – посев остатков пищевых продуктов, рвотных масс, промывных вод и испражнений (при гастроэнтероколитическом варианте) на элективные среды осуществляют трехкратно до начала применения антибиотиков. После выделения возбудителя определяют чувствительность к антибиотикам и фагам.
Иммунологический (экспресс) метод – применяется для выявления антигенов в копрофильтрата с использованием ИФА.
Серологический метод – определение специфических антител в крови осуществляют с помощью РНГА и (или) РА титр 1:100 и выше в двух пробах с интервалом в 7 дней.
Неспецифические методы: копроцитограмма – при инвазивных диареях в кале обнаруживают лейкоциты и эритроциты, при секреторной диареи – признаки нарушения переваривания и всасывания.
Стандарт лечения больных с пти
|
Клинические формы болезни |
Этиотропное лечение |
Патогенетическое лечение |
|
ПТИ лёгкого течения (интоксикация не выражена, обезвоживание I-II степени, диарея до пяти раз, 2-3-кратная рвота) |
Не показано |
Промывание желудка 0,5% раствором бикарбоната натрия или 0,1% раствором перманганата калия; оральная регидратация (объёмная скорость 1-1,5 л/ч); сорбенты (активированный уголь); вяжущие и обволакивающие средства (викалин, висмута субгалат); кишечные антисептики (интетрикс, энтерол); спазмолитики (дротаверин, папаверина гидрохлорид – по 0,04 г); ферменты (панкреатин и др.); пробиотики (сорбированные бифидосодержащие и др.) |
|
ПТИ средней тяжести (лихорадка, обезвоживание II степени, диарея до 10 раз, рвота – 5 раз и более) |
Антибиотики не показаны. Их назначают при продолжительной диарее и интоксикации лицам пожилого возраста, детям |
Регидратация комбинированным методом (внутривенно с переходом на приём внутрь): объём 55-75 мл/кг массы тела, объёмная скорость 60-80 мл/мин. Сорбенты (активированный уголь); вяжущие и обволакивающие (викалин, висмута субгалат); кишечные антисептики (интетрикс, энтерол); спазмолитики (дротаверин, папаверина гидрохлорид – по 0,04 г); ферменты (панкреатин и др.); пробиотики (сорбированные бифидосодержащие и др.) |
|
ПТИ тяжёлого течения (лихорадка, обезвоживание III-IV степени, рвота и диарея без счёта) |
Антибиотики показаны при продолжительности лихорадки более двух дней (при стихании диспепсических явлений), а также больным пожилого возраста, детям, лицам, страдающим иммунодефицитом. Ампициллин – по 1 г 4-6 раз в сутки в/м (7-10 дней); хлорамфеникол – по 1 г три раза в сутки в/м (7-10 дней). Фторхинолоны (норфлоксацин, офлоксацин, пефлоксацин – по 0,4 г в/в через 24 ч в течение 3-4 дней до нормализации температуры (по 0,5 г 3-4 раза в сутки в течение 7 дней) |
Внутривенно регидратация (объём 60-120 мл/кг массы тела, объёмная скорость 70-90 мл/мин). Дезинтоксикация – реополиглюкин по 400 мл в/в после прекращения диареи и ликвидации обезвоживания. Сорбенты (активированный уголь); вяжущие и обволакивающие (викалин, висмута субгалат); кишечные антисептики (интетрикс, энтерол); спазмолитики (дротаверин, папаверина гидрохлорид – по 0,04 г); ферменты (панкреатин и др.); пробиотики (сорбированные бифидосодержащие и др.); пробиотики (сорбированные и бифидосодержащие и др.) |
Примечание. Патогенетическая терапия зависит от степени дегидратации и массы тела больного, проводится в два этапа:I– ликвидация обезвоживания,II– коррекция продолжающихся потерь.
Пищевая токсикоинфекция это пищевое отравление, которое может вызываться не только бактериями, вырабатывающими токсины , но и токсинами, если они содержались в еде. Попав в организм вместе с употребляемой пищей, бактерии «активируются» вырабатывая вещества, вредные для человеческого организма. Нередки случаи, когда заболевало сразу несколько человек, если они употребляли продукты, изначально содержащие бактерии и токсины.
Именно в случае, если люди употребляли одну и ту же пищу, и их самочувствие со временем значительно ухудшилось, речь идет именно о групповом заболевании токсикоинфекцией . Так как пищевая токсикоинфекция подобна другим отравлениям, симптомы, и методика лечения могут во многом совпадать. По сути заболевание не обладает никакими серьезными осложнениями кроме того, что вызывает понос, рвоту и обезвоживание. Однако, если вовремя не оказать помощь тому, кто заболел, последствия могут быть самыми непредсказуемыми.
Бактерии, вызывающие токсикоинфекцию
Токсикоинфекция может появиться по нескольким причинам, главная из которых – попадание в организм бактерий, выделяющих токсины. Наиболее распространенные возбудители пищевой токсикоинфекции это:
Золотистый стафилококк — бактерия, токсинами которой поражается кишечник. Учитывая, что это одна из самых распространенных бактерий, то и содержаться она может в чем угодно, при этом постоянно находясь в среде, которая нас окружает. Чаще всего она находится в продуктах, употребляемых в пищу (такая среда является для бактерии наиболее приемлемой). При этом, пищевые продукты, оставленные в помещении с комнатной температурой будут практически идеальной средой, в которой стафилококк наиболее предрасположен к размножению.
Bacillus cereus — появляется в основном в недоваренном рисе, при этом, как и у большинства бактерий, размножается при комнатной температуре. Является одной из самых опасных бактерий, так как не дестабилизируется даже при повторном кипячении.
Симптомы пищевой токсикоинфекции
Симптомы пищевой токсикоинфекции могут проявится у разных людей в совершенно разное время. Это обусловлено тем, что иммунная система каждого человека функционирует по-своему. Несмотря на это, срок (время, за которое бактерии и/или токсины вступают во взаимодействие с организмом) составляет не более шестнадцати часов.
Основные симптомы заболевания следующие: температура тела повышается до 38-39 °С (хотя и не всегда), могут начаться головные боли, больной испытывает сильную слабость. Несмотря на это, наиболее явными признаками токсикоифекции кишечника будут понос и рвота . Вместе со рвотой возникает и сильное ощущение тошноты, как правило, после того, как больного вырвет, ему становится легче. Понос по консистенции является очень водянистым, может возникать больше десяти раз за сутки, при этом больной испытывает боли в области пупка.
Следует отметить и такой симптом, как обезвоживание организма . Обезвоживание наступает после рвоты и поноса. Явные признаки обезвоживания- появление сухости во рту, потом- , судороги конечностей, учащение пульса, а голос может осипнуть.
Обезвоживание при пищевой токсикоинфекции имеет несколько стадий, которые, в свою очередь, развиваются в следствии рвоты, или поноса. Всего существует 4 стадии обезвоживания, однако третья и четвертая стадия не возникают при токсикоинфекции. Чаще всего 3-я и 4-я стадии проявляются при холере .
1-я стадия — тело теряет от одного до трех процентов влаги относительно своей массы. Кожа и слизистая оболочка не теряют своей влажности. При этом влагу в организме необходимо восполнять. Хватает одного-двух стаканов воды в час.
2-я стадия — тело теряет от четырех до шести процентов влаги. Человек при этом испытывает очень сильную жажду. Слизистая носа, и рта станут сухими. Голос может стать сиплым, а конечности испытывают судороги. Кожа становится менее упругой. Необходимый объем влаги можно восстановить принимая воду перорально, но это действительно только в случае, если нет судорог. При их появлении следует немедленно вызвать скорую медицинскую помощь.
Лечение пищевой токсикоинфекции
Лечение пищевой токсикоинфекции осуществляется следующим образом. Необходимо произвести промывание желудка и восполнить влагу в организме. Однако после поноса и рвоты для восполнения требуется не только влага, но и , количество которых в организме заметно снижается.
Что касается влаги, при 1-й и 2-й стадиях обезвоживания нужно выпивать минимум литр воды в течении часа. Объем восполняемой влаги зависит от степени обезвоживания. Если обезвоживание — первой стадии, количество восполняемой влаги должно составлять 30-50 мл на килограмм массы тела.
Если обезвоживание 2-й стадии, количество потребляемой влаги должно составлять от 40 до 80 мл на килограмм массы тела. Потреблять влагу перорально следует только небольшими глотками. При этом, если больного тошнит, воду следует вливать при помощи столовой ложки каждые несколько минут. При этом не исключено, что из-за тошноты будет возможно пить. В таком случае требуется незамедлительно обратится за медицинской помощью. Так как обезвоживание при пищевой токсикоинфекции может развиваться лишь до двух стадий, если вовремя оказать необходимую помощь, и восполнять влагу в организме, никаких осложнений быть не должно.
Во время токсикоинфекции любого характера больному необходимо принимать сорбенты , это поможет вывести из организма токсины. Для этого подойдет , и ряд сорбирующих препаратов таких, как или . Сорбирующие препараты как правило принимаются три раза в сутки. Лечение пищевой токсикоинфекции, как и назначение препаратов должно осуществляться врачами, в противном случае есть вероятность сделать ситуацию только хуже.
Если присутствует боль в животе, можно принимать таблетированное обезболивающее 3 раза в сутки (не более таблетки за раз). Следует заметить, что во время пищевой токсикоинфекции противопоказанными к употреблению являются препараты антибиотического характера ( ), так как вещества, которые входят в их состав не только не помогут, но могут и усугубить ситуацию, помешав выводу токсинов из организма.
Доктора
Лекарства
Профилактика пищевой токсикоинфекции
 Профилактика пищевой токсикоинфекции в первую очередь состоит в том, что необходимо мыть руки перед едой
. Следует также следить за качеством пищи, которая употребляется. То есть обращать внимание на состояние продуктов, их срок годности, при этом не оставляя их надолго в теплой среде, предварительно ничем не накрыв.
Профилактика пищевой токсикоинфекции в первую очередь состоит в том, что необходимо мыть руки перед едой
. Следует также следить за качеством пищи, которая употребляется. То есть обращать внимание на состояние продуктов, их срок годности, при этом не оставляя их надолго в теплой среде, предварительно ничем не накрыв.
При поездке в южные страны необходимой частью является посмотреть, какие заболевания наиболее распространены. Если среди них есть , вызванные отравлением, и кишечными палочками, не рекомендуется покупать пищу быстрого приготовления у торговцев на улице.
Диета, питание при пищевой токсикоинфекции
 при пищевой токсикоинфекции является необходимой мерой. В первую очередь надо исключить из рациона заболевшего жирные продукты, продукты с повышенным содержанием жиров и углеводов, также продукты, которые могут вызвать газообразование в кишечнике (как правило, вредной пище присущи все вышеперечисленные свойства).
при пищевой токсикоинфекции является необходимой мерой. В первую очередь надо исключить из рациона заболевшего жирные продукты, продукты с повышенным содержанием жиров и углеводов, также продукты, которые могут вызвать газообразование в кишечнике (как правило, вредной пище присущи все вышеперечисленные свойства).
Можно употреблять в пищу злаковые, вареное мясо, яйца всмятку, сухари, обезжиренный творог, обезжиренные супы, вареные овощи(в случае добавления их в суп). Рекомендуемыми продуктами являются также рисовые, манные, гречневые каши, приготовленные на воде. Ни в коем случае не следует есть жареные блюда (жареная картошка, куры-гриль, котлеты, бифштекс, яичницу), мучную пищу (свежий хлеб, макароны, спагетти, хлебобулочные изделия), бобовые (фасоль, горох), сладкое (конфеты, печенье, шоколад, сгущенка). Исключить необходимо будет кофе, газированную воду, холодные напитки. Диета при пищевой токсикоинфекции должна назначаться или врачом, или диетологом .
В случае, если профилактика пищевой токсикоинфекции соблюдалась, и постоянно принимались необходимые меры, вероятность заболеть сводится практически к нулю. Однако, возможные последствия ее несоблюдения могут быть очень опасны. Порой за обычное отравление могут принять и серьезную болезнь, последствия такой ошибки могут быть необратимы, не исключено, что они приведут даже к летальному исходу. Многие болезни пищевода возникают именно из-за неправильного питания, или же употребления в пищу некачественных продуктов.
В связи с этим настоятельно рекомендуется тщательно выбирать продукты питания, и проверять их срок годности. Так как симптомы пищевой токсикоинфекции по сути схожи с очень многими симптомами других болезней желудочно-кишечного тракта, все равно рекомендуется обратится за медицинской помощью.
Список источников
- Ребенок Ж.А. Пищевая токсикоинфекция. - Минск: Беларуская навука, 2004.
- Бактериальные пищевые отравления.// Москва М.Д. Крылова.2001 г.
- Инфекционные болезни и эпидемиология.//учебник для ВУЗов издательство ГЭОТАР.2000г. Покровский В.И., С.Г.Пак, Н.И. Брико, Б.К. Данилкин.
- Ющук Н.Д., Бродов Л.Е. Острые кишечные инфекции: диагностика и лечение. М.: Медицина, 2001
- М.М. Нуралиев, Пищевые токсикоинфекции и токсикозы бактериального происхождения / Нуралиев М.М. - Уральск: Зап. - Казахст., ЦНТИ, 2000.